Sie haben sich erfolgreich abgemeldet.
Not registered yet?
Smart hospital
Wenn ihnen schlecht wird, fragen Sie Ihr Unterhemd
Das Jahr 2040 ist gar nicht mehr so weit entfernt. Das Jahr 2040 ist Science-Fiction. Was erlebt der Mensch im Krankenhaus der Zukunft? Ein Rundgang.
Als Karla beim Mittagessen plötzlich zusammensackt, erschrecken die Kollegen natürlich. Doch sie rufen keinen Krankenwagen, sondern richten Karla nur vorsichtig auf. Denn sie trägt ja einen Ersthelfer direkt am Körper: ihr Unterhemd. Das smarte Kleidungsstück misst über eingewebte Sensoren die EKG-Daten, die Herzfrequenz und die Hautleitfähigkeit und bezieht über eine Software auch Karlas Gesundheitsdaten wie Vorerkrankungen und genetische Eigenheiten mit ein. Die Software registriert eine bedrohliche Situation – Herzinfarkt – und sendet diese Einschätzung an Karlas Smartwatch, die nun rot blinkt wie eine Ampel. Ein Notarztwagen ist unterwegs.
Schritt 1: Die Diagnose
Karla ist eine fiktive Person. Sie lebt im Jahr 2040 in einer mitteleuropäischen Stadt und ist 45 Jahre alt. Sie ist Nichtraucher, treibt Sport und ist Flexiganerin – eine im Jahr 2040 im urbanen Milieu völlig gewöhnliche Ernährungsweise. Doch auch in der Zukunft leiden die Menschen noch unter Stress. Außerdem hat Karla eine genetische Vorbelastung, die ihr Risiko für kardiovaskuläre Erkrankungen erhöht. Und nun ist es passiert: Herzinfarkt. Blaulicht. Klinik. Doch wie ergeht es einem kranken Menschen im Jahr 2040? Funktioniert das Gesundheitssystem noch genauso wie heute? Gemeinsam mit Karla begeben wir uns auf eine Entdeckungsreise in das Krankenhaus der Zukunft.
„Ich bin Optimist. Ich glaube, dass ein zentrales Problem des Gesundheitssystems in zehn bis zwanzig Jahren verschwunden sein wird“, sagt Burkhard Rost, Professor für Bioinformatik an der Technischen Universität München, der im Bereich rechnergestützte Biologie forscht. Aktuell verhindern strenge Datenschutz-Regelungen noch eine Vernetzung aller Akteure im Gesundheitssystem. „Kliniken, Ärzte und sogar einzelne Abteilungen in einem Krankenhaus können kaum miteinander kommunizieren und Daten austauschen“, sagt Rost. Er geht aber davon aus, dass der riesige Datenschatz – Blutwerte, Erbanlagen, Daten aus Experimenten, Studien oder Smartphone-Apps – bald gehoben werden kann. „Im Bereich der molekularen Medizin hat man im Jahr 2015 mehr Daten erzeugt als im Zeitraum von 1990 bis 2005“, sagt Rost.
Jedes Jahr wachse die Menge aller medizinischen Daten exponentiell an, in denen Forscher und Ärzte Zusammenhänge und Heilungsmöglichkeiten entdecken könnten, wenn sie die Daten nutzen könnten und dürften. Patienten in der Gegenwart müssen deshalb Untersuchungen oft mehrmals über sich ergehen lassen. „Damit verschwendet man wertvolle Ressourcen und Zeit, in der ein Patient Schmerzen hat“, sagt Rost.
“Wenn im Jahr 2040 die Daten auf vor Missbrauch geschützte Art frei zirkulieren können und für Ärzte und Pflegepersonal jederzeit zugänglich sind, wird das im medizinischen Bereich fast alles verändern.”
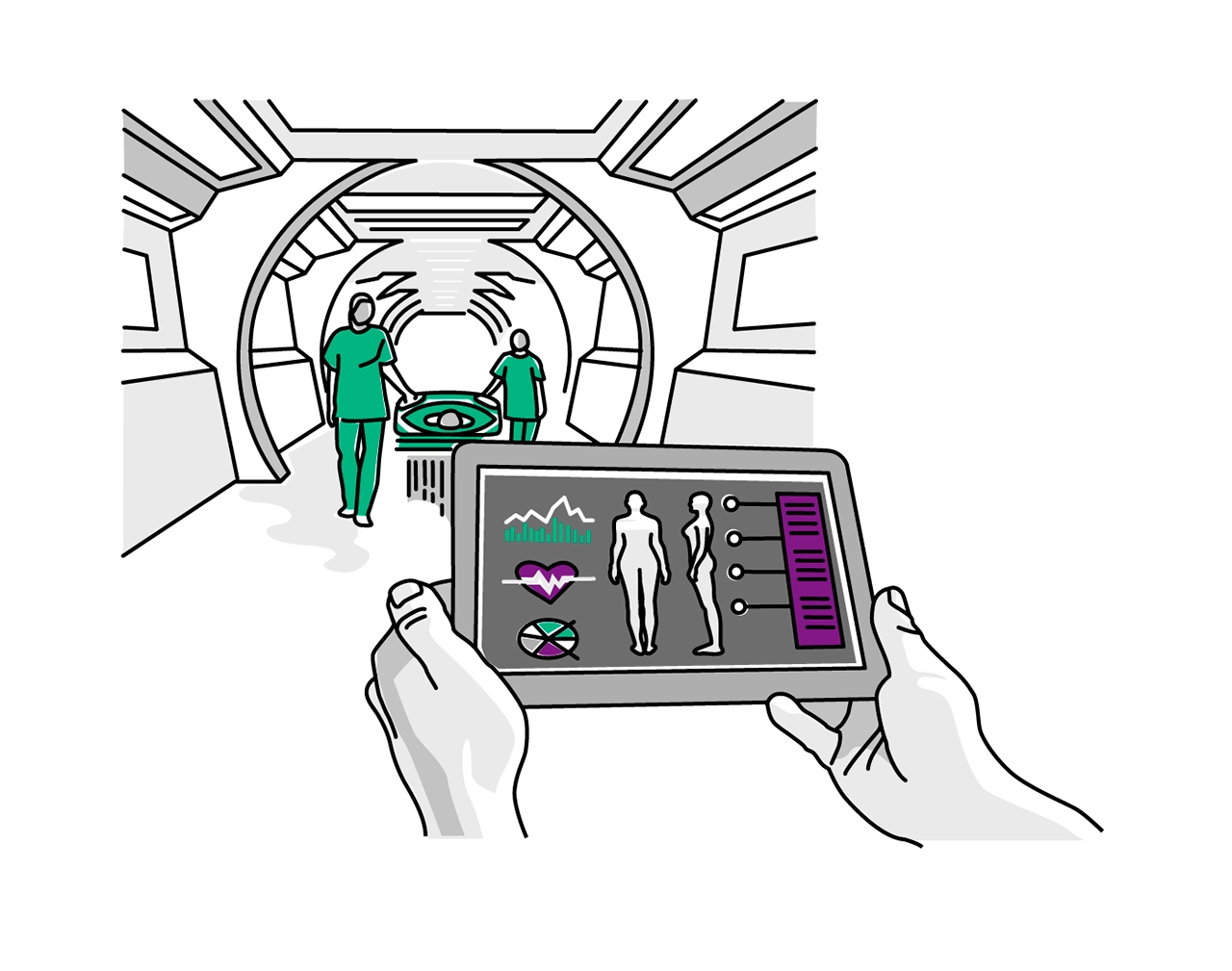
Karla ist inzwischen in der Klinik angekommen. Dort hält sich niemand damit auf, Listen auszufüllen oder eine Krankenakte zu erstellen. Die Ärzte haben alle wichtigen Informationen über Karla schon auf ihrem Tablet oder Smartphone studiert, bevor sie überhaupt angekommen ist – inklusive einer umfassenden EKG-Analyse, die Karlas Unterhemd über Monate hinweg aufgezeichnet hat. Im Jahr 2040 speichert nicht mehr jede medizinische Einrichtung ihre Daten über einen Patienten einzeln. Eine digitale Patientenakte ist immer und überall für Ärzte zugänglich. Zusätzlich informieren sich die Ärzte mit Hilfe spezieller Software und globalen Datenbanken, wie etwa aus einem Krebsregister. Dort können sie ihre Diagnose mit weiteren Fällen weltweit abgleichen. Auch der Patient kann sich selbst helfen: Das Unterhemd hatte Karla schon zwei Tage zuvor vor einem möglichen Herzinfarkt gewarnt, weil die Sensoren Veränderungen in ihrem Karlas EKG registriert hatten. Dass sie nicht zum Arzt ging, war ihre persönliche Nachlässigkeit.
Schritt 2: Gestatten, Dr. med. KI
„Heute übersehen Radiologen 11 bis 14 Prozent der Prostatakrebsfälle bei einer ersten radiologischen Untersuchung“, sagt Maximilian Waschka, Gründer des Start-Ups Fuse-AI. „Mit Hilfe von Software, die mit Künstlicher Intelligenz arbeitet, kann die Fehlerrate auf ein Prozent gesenkt werden.“ Der 25-Jährige Waschka entwickelt mit Kollegen eine Software, die MRT-Bilder von Prostatakarzinomen durcharbeitet und Zellanhäufungen, die sie für Krebs hält, vormarkiert. Im nächsten Jahr soll die Software auf den Markt kommen – und Diagnosen sicherer machen. „Heute muss ein Radiologe rund 1000 einzelne Bilder pro MRT-Scan durchschauen, bevor er eine Diagnose stellen kann. Das dauert ungefähr 30 Minuten.“
Mit Hilfe seiner Software wäre es immerhin nur eine Viertelstunde. Für Karla bedeutet das vor allem: Ihre Diagnose ist deutlich fundierter als heute. Zusätzlich erhält sie die richtige Therapie schneller, was gerade bei Erkrankungen wie Krebs oder einem Herzinfarkt einen großen Einfluss auf die Heilungschancen hat. Weil Karla nach so kurzer Zeit in der Klinik ist, hat sie sehr gute Chancen, dass möglichst wenig Gewebe ihres Herzmuskels abstirbt – und sie später nicht an einer chronischen Herzschwäche leiden wird.
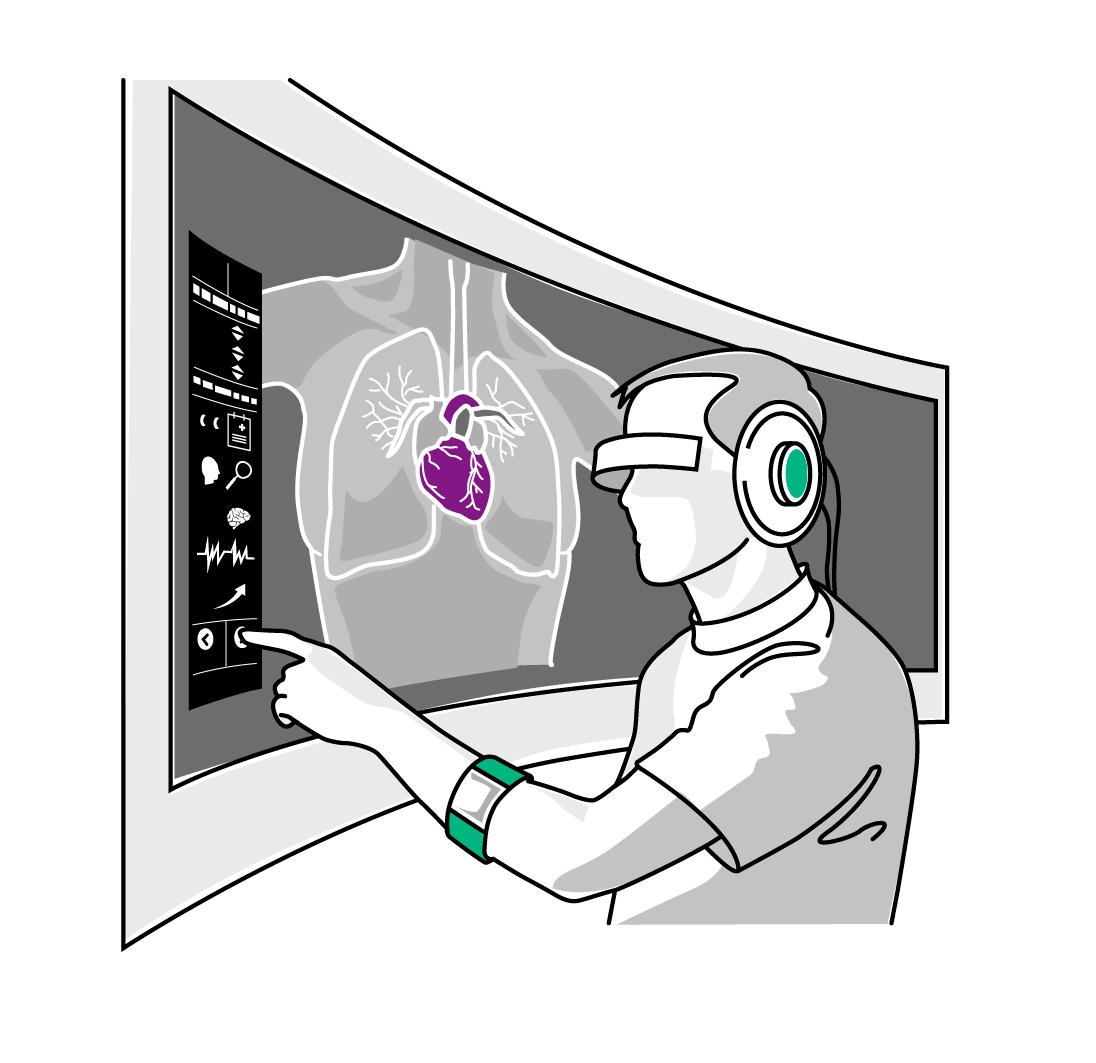
Schritt 3: Kurze Wege
Krankenhäuser sind oft riesige Labyrinthe, in denen sich die meisten Menschen verloren fühlen. Endlose Gänge, kaltes Neonlicht, fünf verschiedene Aufzüge – und wo die Chirurgie ist, kann einem auch niemand sagen. Aber auch für Pfleger, Ärzte und Planer ist es wichtig, dass Menschen und Materialien möglichst schnell von A nach B kommen. Zeit ist ein enorm wichtiger Faktor im Gesundheitssystem „Mittlerweile bauen wir Krankenhäuser so, dass die Menschen- und Warenströme möglichst schnell und effizient fließen können“, sagt Carolina Lohfert Praetorius. Die Ärztin und Krankenhausplanerin hat mit ihrer Firma Lohfert – Praetorius A/S schon Krankenhäuser in Skandinavien, Deutschland, Österreich und der Schweiz gebaut und kennt alte und neue Standards.

„Alte Krankenhäuser haben häufig eine Pavillonstruktur: Die Abteilungen sind weit verstreut in einzelnen, kleinen Häusern auf dem Klinikgelände untergebracht“, sagt die Ärztin aus Kopenhagen. „Aber das ist ineffizient. Oft muss man von einer Abteilung zur anderen mit dem Auto fahren.“ Zudem gebe es häufig neuralgische Punkte, an denen sich Waren- und Menschenströme ballten. „Da steht ein Müllwagen neben den Besuchern und dem akuten Patienten.“ Wenn alles so läuft, wie Lohfert Praetorius sich das vorstellt, gibt es im Krankenhaus der Zukunft solche möglichen Fehlerquellen und Zeitfresser nicht mehr. Karla ist binnen Minuten nach Ankunft in der Notaufnahme in Richtung OP unterwegs und muss nicht das Gebäude wechseln. „Abteilungen und Kliniken werden kompakter geplant, so dass alles, was miteinander verbunden sein sollte, in einem Haus zu finden ist“, sagt Lohfert Praetorius. „Aus Kosten- und Effizienzgründen geht die Entwicklung eindeutig in Richtung Zentralisierung.“ Im Jahr 2040 wird es wahrscheinlich weniger Krankenhäuser geben.
“Das Ideal ist aber, dass diese Zentren effizienter arbeiten und sich außerdem auf bestimmte Fachbereiche spezialisieren können. So steigt auch die Qualität der Behandlung.”
Schritt 4: Viel Platz im OP-Saal
Karla ist in rasender Geschwindigkeit im Operationssaal angelangt. Auf heutige Betrachter würde der Raum auffallend leer wirken. Denn der Operationssaal der Zukunft wird mit deutlich weniger Gerätschaften auskommen, große Bildschirme für MRT-Bilder oder Röntgenröhren zum Beispiel fallen weg. Möglicherweise steht der Operateur nahezu allein darin. Auf dem inetgrierten Bildschirm seiner smarten Brille kann der Operateur an den Patienten und einzelne Körperteile heranzoomen und hat alle wichtigen Informationen auf einem einzigen Bildschirm vor sich. Da eine Software Karlas Genom vor Jahren bereits entschlüsselt und ausgewertet hat, konnten die Ärzte die für ihren genetischen Typ nachweislich beste Operationsmethode auswählen. Karlas Operateurin überprüft vor dem Eingriff die Programmierung des Operationsroboters.
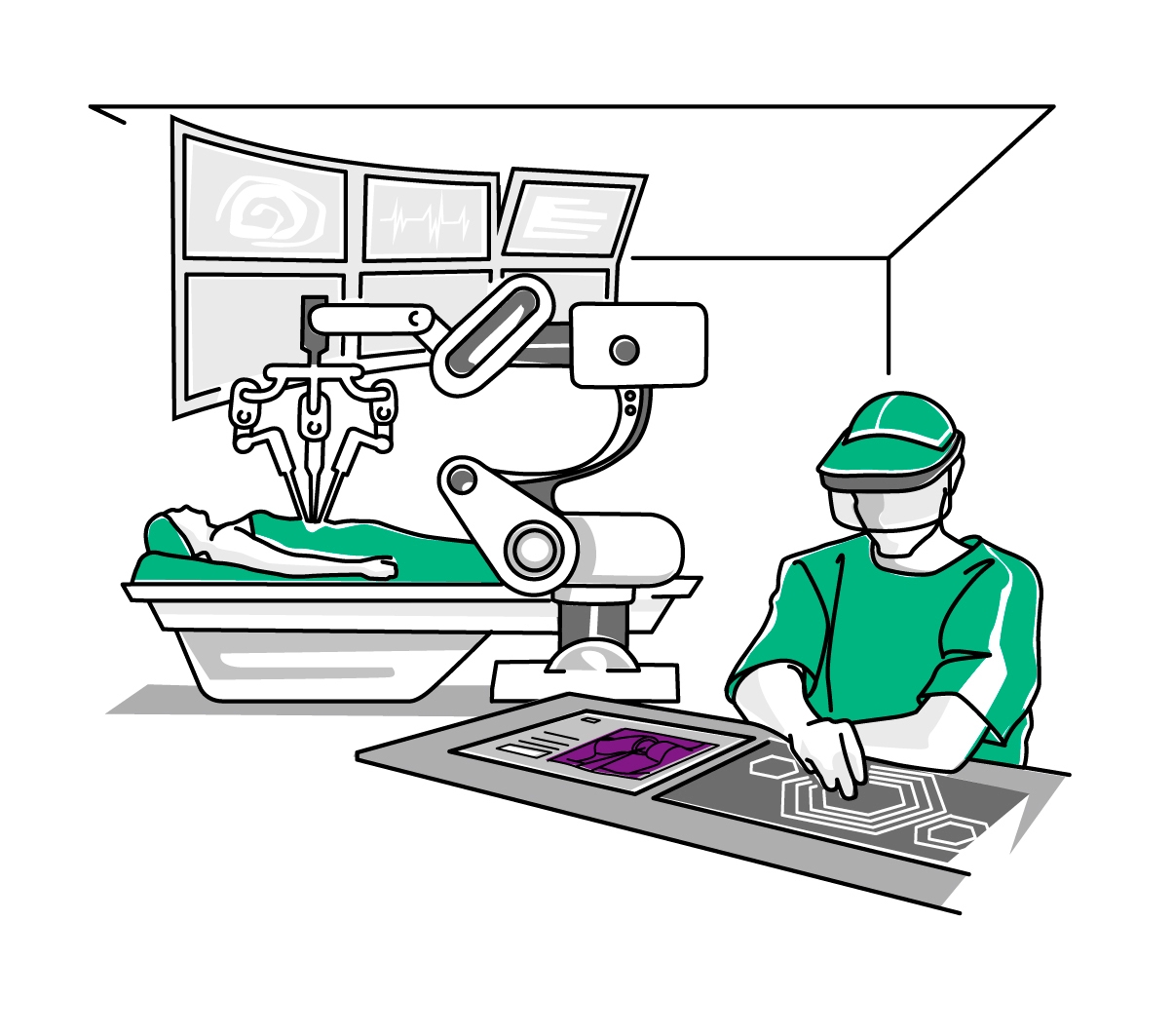
“Ärzte werden in Zukunft sicher routinemäßig mit voll automatisierten Operationsrobotern in vielen klinischen Indikationsfeldern arbeiten.”
„Wir werden dabei eine routinierte Art Teamwork zwischen Menschen und Maschinen sehen.“ Schon heute löst das roboter-assistierte Operationssystem Da Vinci die herkömmliche Methode der chirurgischen Entfernung der Prostata immer stärker ab. Menschen steuern Da Vinci mit einem Joystick, der diesen Input in extrem filigrane Schnitte übersetzt. Das Ziel ist, dass die Patienten nach einer derartigen Operation seltener an Schmerzen und Inkontinenz leiden und weniger Blut verlieren. Außerdem soll sich die Operationszeit zukünftig deutlich verkürzen. „Zusätzlich werden im Jahr 2030 Implantate wie künstliche Gelenke mit Sensorik kombiniert sein, die zum Beispiel den Patienten über Belastungsspitzen bei verschiedenen sportlichen Aktivitäten informieren oder im Bedarfsfall bei lokalen Entzündungsreaktionen Medikamente abgeben“, sagt Sternberg. „3D-Drucker modulieren perfekt passende Implantate für einzelne Patienten.“ Für Karla bedeutet das: Ihr Stent, den ein Operationssystem äußerst präzise und mit minimalem Blutverlust einsetzt, gibt selbst Wirkstoffe ab – und schickt einen Hinweis auf das Smartphone des Arztes, wenn Komplikationen auftreten.
Von alldem bekommt Karla nichts mit. Sie steht unter Narkose. Aber auch sonst würde sie wohl keine dramatische Änderung zwischen einem heutigen Krankenhausbesuch und dem im Jahr 2040 erkennen. „Für einen Patienten werden die Veränderungen nicht sehr auffällig sein, so wie ein Fluggast auch nicht realisiert, welche Prozesse auf einem Atlantikflug ablaufen“, sagt Jochen Werner, Vorstandsvorsitzender der Universitätsmedizin Essen. Er hat einen digitalen Masterplan für seine Klinik entwickelt und wandelt sie derzeit zu einem Smart Hospital um. „Allenfalls würde die Patientin vielleicht bemerken, dass es viel weniger Störungen, Wartezeiten und Probleme gibt“, sagt Werner.
Schritt 5: Heilung und Reha
Als Karla im Krankenhausbett aufwacht, ist sie allein in dem geräumigen Raum, ein großes Fenster öffnet den Blick nach Süden. Im Jahr 2040 wird es in Krankenhäusern deutlich mehr Einzelzimmer und eine komfortablere Unterbringung geben als heute. „Wenn Menschen viel Licht haben, ungestört sind und gut schlafen, genesen sie einfach schneller“, sagt Krankenhausplanerin Lohfert Praetorius. „Und kürzere Liegezeiten in Kliniken nutzen sowohl dem Patienten – weil er früher nach Hause kann – als auch dem Gesundheitssystem.“
Das Krankenhaus der Zukunft hat ein komplett neues Betriebssystem. Denn die modernen Behandlungsmethoden, die großzügige und bessere Unterbringung und die modernen, individuellen Gen-Medikamente haben natürlich einen Preis. „Aber ich bin sicher, dass durch die Digitalisierung, etwa der Einführung der elektronischen Patientenakte, kürzeren Operations- und Liegezeiten und selteneren Fehldiagnosen durch Genanalysen so viele Kosten eingespart werden, dass diese Verbesserungen möglich sind“, sagt Klinikdirektor Jochen Werner. Studien zeigen, dass mit bereits heute vorhandenen Mitteln bis zu 35 Milliarden Euro eingespart werden könnten – einfach nur durch einen konsequenten Einsatz der der digitalen Mittel, die es jetzt schon gibt. In der Universitätsmedizin Essen etwa wachsen viele Projekte mit dem Einsatz Künstlicher Intelligenz auf der Basis moderner IT-Systeme zu einer „Medical Cloud“ zusammen, die als Kernelement des Smart Hospitals auch den gesamten prä- und poststationären Bereich umfasst.
“Ich bin davon überzeugt, dass die Digitalisierung Ärzten helfen wird, ihre Schlüsselaufgabe zu erfüllen: Menschen zu helfen und sie zu heilen.”
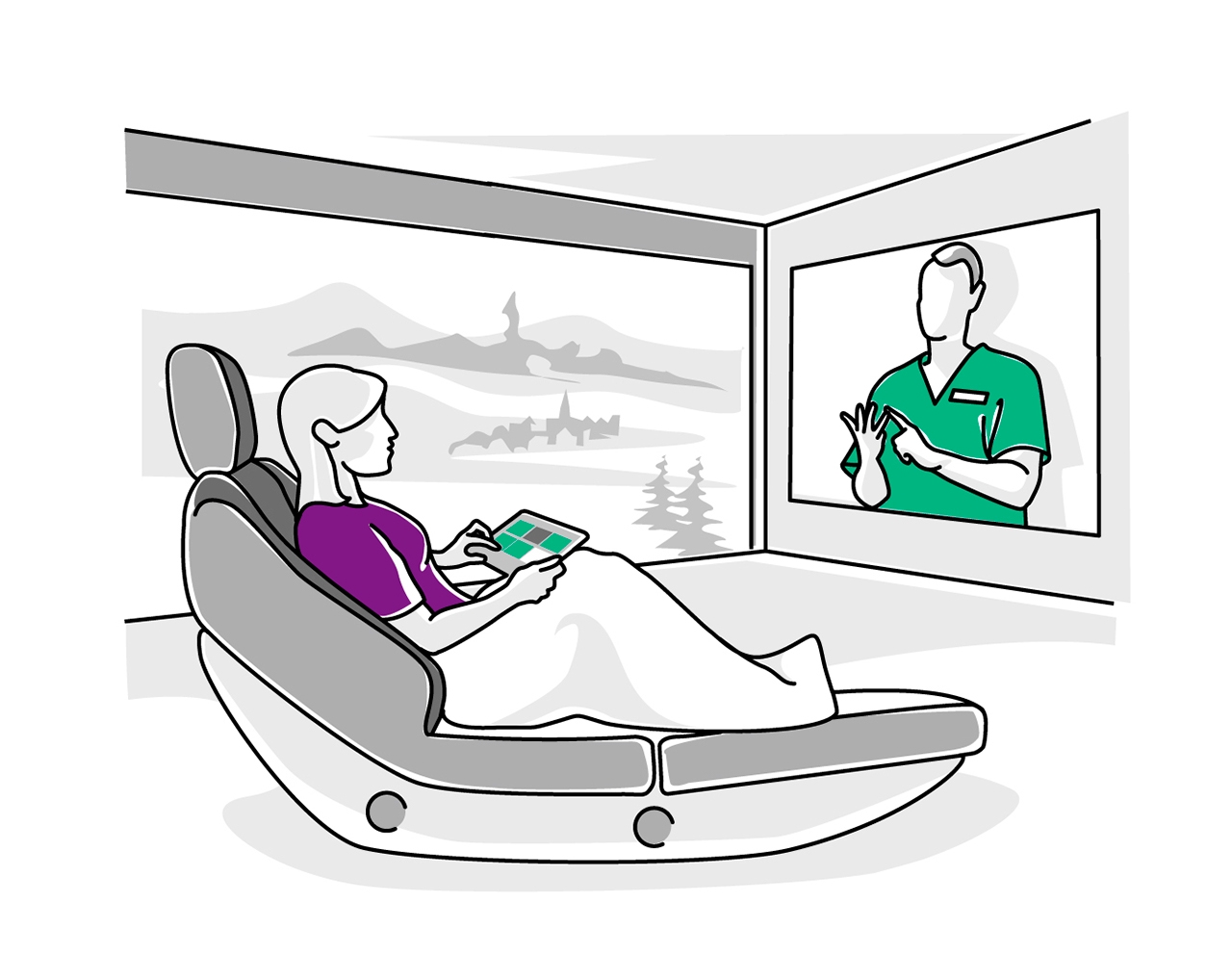
Karla hat Schmerzen, fühlt sich ängstlich, unwohl. Sie klingelt nach einem Pfleger. Und der erscheint sofort – auf einem Bildschirm. Eine Kamera filmt Karla, der Pfleger kann sie also sehen. „Was kann ich für Sie tun?“ fragt er. „Ich habe Schmerzen, wo bin ich überhaupt?“, fragt Karla. Der Pfleger spricht beruhigend auf die Patientin ein. Auf seinem Tablet überwacht er Karlas Zustand, er steuert die Medikamentengabe, Karla erhält mehr Schmerzmittel. „Gleich kommt Frau Dr. Kluge zu Ihnen, es dauert nur noch ein paar Minuten“, versichert der Pfleger.
“In der Zukunft wird die Anwendung von Apps und Telemedizin vollkommen gebräuchlich sein.”
Der Professor für Gesundheitspsychologie an der Leuphana-Universität Lüneburg ist ein Experte auf dem Gebiet E-Health und entwickelt Apps und Onlineprogramme für Patienten mit psychischen Erkrankungen. Patienten im Jahr 2040 werden deutlich seltener und kürzer im Krankenhaus liegen als 2019. Denn ihnen werden Onlineprogramme, Apps und Smartwatches helfen, vorzusorgen und zu genesen – und den Fortschritt auch im Blick behalten, so Lehr. In Karlas speziellem Fall könnte das bedeuten, dass sie lernt, Stress zu reduzieren. In einer virtuellen Realität, die ihr Arbeitsumfeld nachstellt, könnte sie Situationen üben, in denen sie mit ihrem Chef um mehr Freizeit verhandelt und sich selbst besser abgrenzt.
Es besteht die Chance, dass es dem Patienten der Zukunft im Krankenhaus besser ergeht als heute. Weil er besser behandelt wird, weil die Heilungschancen größer sind, weil Ärzte und Pfleger stärker auf seine persönlichen Bedürfnisse eingehen können. „Das wird man auch an Details – wie etwa der Privatsphäre und dem Essen merken“, sagt Krankenhausplanerin Lohfert Praetorius.
Karla hat Hunger. Auf ihrem Tablet wählt sie sich in das Krankenhausnetzwerk ein und sucht sich unter vielen Möglichkeiten eine Hühnersuppe aus, ein Gericht, auf das sie wirklich Appetit hat. Wer schon einmal in einem Krankenhaus gegessen hat, weiß, was für ein Fortschritt das ist.
Bleiben Sie in Verbindung mit My B. Braun
Mit Ihrem personalisierten Konto wird Ihr Online-Erlebnis einfacher, bequemer und sicherer.