Stich- und Schnittverletzungen
Stich- und Schnittverletzungen und Entsorgung scharfer und spitzer Gegenstände (gem. TRBA 250)
Nadelstichverletzungen (NSV) sind gemäß Definition unbeabsichtigte Stichwunden, die durch den Gebrauch von Hohlnadeln, wie Injektions- oder Blutentnahmekanülen, Venenverweilkanülen oder anderen im Zusammenhang mit der Zu- und Vorbereitung einer Infusion verwendeten Kanülen verursacht werden.1-5
Wussten Sie schon?
Prävalenz- / Inzidenzraten
Valide Zahlen zu den Prävalenz- / Inzidenzraten von Nadelstichverletzungen sind nur begrenzt vorhanden. Sie sind generell unzureichend, insbesondere hinsichtlich nationaler bzw. weltweiter Häufigkeiten.
Dieser Sachverhalt ist vor allem zwei Faktoren geschuldet:
- Zum einen sind die Angaben nie ausreichend umfassend, weil in vielen Einrichtungen des Gesundheitswesens noch entsprechende Überwachungs- und Meldesysteme fehlen.12
- Der zweite Faktor ist in den immer noch viel zu selten erfolgenden Meldungen solcher Zwischenfälle begründet: Wicker8 beispielsweise legte Ergebnisse vor, nach denen lediglich 28,7 % der Klinikmitarbeiter eine NSV meldeten, während 50,4 % dies nicht taten und 20,9 % nur gelegentlich eine NSV meldeten oder aber den Meldebogen nicht zurücksandten.
Als wesentliche Gründe für eine nicht erfolgte Meldung wurden u. a. Zeitnot sowie die Annahme, dass eine perkutane Verletzung keine relevante Exposition darstelle, Unkenntnis der Meldemechanismen sowie Befürchtungen hinsichtlich Datenschutz und beruflicher Diskriminierung genannt.13
Ursachen
Die Ursachen von NSV sind meist einfache, vermeidbare Fehler bei der Handhabung eines spitzen medizinischen Arbeitsgerätes.1-5
Gemäß dem Center for Disease Control and Prevention (CDC) sind die häufigsten Ursachen4, 14:
- Fehlende Schutzausrüstung für die Mitarbeiter wie z.B. Sicherheitsprodukte und Sicherheitsentsorgungsbehälter für spitze und scharfe Objekte
- Kein geregeltes Verfahren bei der Meldung von Stich- und Schnittverletzungen
- Kein Bewusstsein für Arbeitsschutzgefährdungen
- Mangelndes Mitarbeitertraining
- Sicherheitsentsorgungsbehälter für spitze und scharfe Objekte nicht unmittelbar zugänglich
- Personelle Unterbesetzung
- Wiederaufsetzen der Kanülenkappe (Recapping) auf gebrauchte Kanülen
- Direkte Weitergabe spitzer und scharfer Objekte von Hand zu Hand im OP
- Nicht vorhersehbare medizinische Zwischenfälle
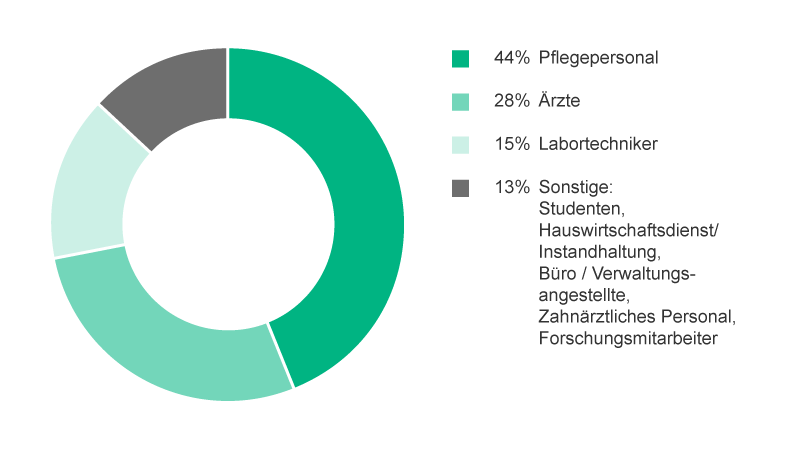
Zum Beispiel sind Reaktionen des Patienten bei Higginson & Parry15 wie folgt wiedergegeben: “Vielfältige Faktoren tragen dazu bei, dass Beschäftigte im Gesundheitssektor eine Nadelstichverletzung (NSV) erleiden, Beschäftigungsart, Alter, Erfahrung, Arbeitsbelastung, mentale Überlastung und Arbeitsgebiet eingeschlossen. Schwestern/Pfleger sind bei weitem einem höheren Risiko ausgesetzt, eine NSV zu erleiden; gemäß dem EPINet-Report (International Healthcare Worker Safety Center, 2009) sind es von den in der Gesundheitsfürsorge Beschäftigten 43,4% Schwestern/Pfleger, die eine NSV erleiden.“
Risiken (incl. Prävalenz/ Inzidenz)
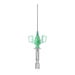
Stich- und Schnittverletzungen entstehen durch scharfe Gegenstände / Materialien wie z. B. Kanülen, Lanzetten, Skalpelle oder Glassplitter, mit denen im medizinischen Umfeld versehentlich die Haut punktiert wird.1-5
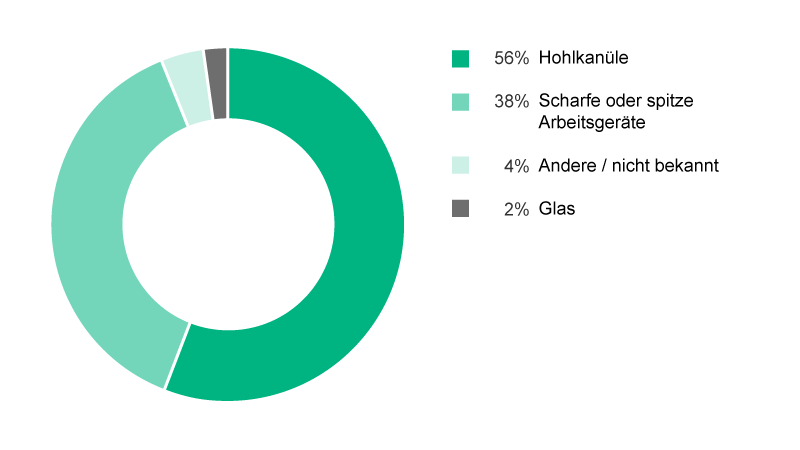
Wo Sicherheitsprodukte und Sicherheitsstandards noch nicht etabliert sind, stellen perkutane Verletzungen die höchste Mitarbeitergefährdung dar. Stich- und Schnittverletzungen können durch Objekte wie Kanülen, chirurgische Instrumente oder Glassplitter verursacht werden (Abb. 1).1-5
Spritzennadeln, Venenverweilkanülen und Butterfly-Kanülen machen annähernd 65 % aller Verletzungen durch Hohlkanülen aus. Sie gelten als hochriskant, weil die Kanüle mit Blut verunreinigt ist. Ungefähr jede zweite NSV durch eine Hohlkanüle setzt einen Mitarbeiter dem Risiko der Exposition gegenüber Blut aus.1–5, 12
Auch bei Ärzten und Labormitarbeitern besteht ein eindeutiges Risiko für NSV durch kontaminierte Hohlkanülen.4, 12 Neben den direkt mit Medizinprodukten arbeitenden Mitarbeitern sind auch das Reinigungs- und Wäschereipersonal den gefährlichen Folgen von NSV ausgesetzt (Abb. 2).4, 12
Studien belegen ein erhöhtes Verletzungsrisiko bei übereilten, aggressiven, abgelenkten oder wiederholten Versuchen, eine Behandlung zu beenden. Weitere negative Faktoren, die ein sicheres Handling beeinträchtigen, sind Müdigkeit des Pflegepersonals, un-kooperative Patienten oder Personalengpässe.18, 19
Ein besonders hohes Risiko einer Berufsunfähigkeit entsteht durch eine Infektion mit den Krankheitserregern HBV, HCV und HIV, die durch Patientenblut übertragen werden können. In diesen Fällen ist von einer hohen Komplikationsrate aufgrund des Schweregrads auszugehen.12
Gesundheitliche Folgen
Das Gefährdungspotenzial einer NSV liegt nicht so sehr in der Verletzung selbst, sondern in der perkutanen Exposition gegenüber Infektionserregern, die im Blut und in den Körperflüssigkeiten des Patienten vorhanden sein können.1-5, 15
Bei einer NSV können Pathogene übertragen werden. Nachweislich kam es bei Ärzten und Pflegepersonal infolge von Nadelstichverletzungen zur Ansteckung durch mindestens 20 unterschiedliche Krankheitserreger (Viren, Bakterien, Pilze).1-5 Die Wahrscheinlichkeit einer Erkrankung nach einer NSV wird durch mehrere voneinander unabhängige Faktoren bedingt: Erregerkonzentration im Blut und in Körperflüssigkeiten, Wundtiefe, Blutvolumen und übertragene Erregermenge sowie die Infektionsphase, in der sich der Pathogen-Träger befindet. Von entscheidender Wichtigkeit sind außerdem auch die Serokonversionsrate und die Verfügbarkeit von Impfstoffen oder Postexpositionsprophylaxe (PEP) –Maßnahmen, weil ein infizierter Mitarbeiter durch eine akute oder chronische Erkrankung mit möglicherweise sogar tödlichem Ausgang bedroht ist.1-5, 13
Ein besonders hohes Risiko einer Berufsunfähigkeit entsteht durch eine Infektion mit den Krankheitserregern HBV, HCV und HIV, die durch Patientenblut übertragen werden. In diesen Fällen ist von einer hohen Komplikationsrate aufgrund des Schweregrads der Erkrankung auszugehen.
Finanzielle Auswirkungen
Direkte / indirekte Kosten
In Studien (Cooke 201722), die sowohl über direkte als auch indirekte Kosten berichten, rangieren die auf NSV beziehbaren Kosten zwischen 44% und 77% der direkten und auf 23% bis 56% der indirekten Kosten (zusätzliche Referenzen angegeben). Innerhalb der direkten Kosten sind die Haupt-Kostentreiber die Post-Expositions-Prophylaxe-Medikationen, die von 54% bis 96% der durchschnittlichen direkten Kosten rangieren. In Koreanischen Krankenhäusern werden die direkten Kosten, nach Abteilungen geordnet, mit 54,5% für die Apotheke, 29,7% für Labortests, 11,7% für medizinische Dienste und mit 4,2% für medizinische Behandlungen angegeben.
Indirekte Kosten beziehen sich u. a. auf den Verlust der Arbeits(platz)-Produktivität.
Im Gesundheitssektor Beschäftigte können ernsthafte emotionale und mentale Beeinträchtigungen nach einer NSV erfahren, aus denen Arbeitsplatzverlust und post-traumatische Stresserkrankungen (PTSD – post-traumatic stress disorder) resultieren können (Cooke 201722 – dort weitere Referenzen). Zusätzlich zu Depressionen und Angstgefühlen können in der Gesundheitsfürsorge Beschäftigte, die NSV ausgesetzt sind, PTSD und Burn-out-Erkrankungen erleiden.
Die Auswirkungen auf die im Gesundheitssystem arbeitenden Menschen und psychologischen Wirkungen von NSV sind in USA und Europa mit einem Verlust an Produktivität und Arbeitszeit verbunden (Referenzen bei Cooke22 ).
Präventionsstrategien (= Risikoprävention) incl. Vermeidbarkeit
1.) Rechtliche Grundlage für den Einsatz sicherer Arbeitsgeräte
Biostoffverordnung & Technische Regeln für Biologische Arbeitsstoffe 250 (TRBA 250)
„Der Arbeitgeber hat spitze und scharfe medizinische Instrumente vor Aufnahme der Tätigkeit durch solche zu ersetzen, bei denen keine oder eine geringere Gefahr von Stich- und Schnittverletzungen besteht, soweit dies technisch möglich und zur Vermeidung einer Infektionsgefährdung erforderlich ist“, heißt es in der Biostoffverordnung vom 15. Juli 2013 (BGBl. I S. 2514), die zuletzt durch Artikel 146 des Gesetzes vom 29. März 2017 (BGBl. I S. 626) geändert worden ist.23 Die Biostoffverordnung (BioStoffV) ist eine Verordnung über Sicherheit und Gesundheitsschutz bei Tätigkeiten mit biologischen Arbeitsstoffen. Sie regelt verbindlich den Einsatz von sicheren medizinischen Instrumenten.
Die BioStoffV setzt die EU-Richtlinie 2010/32/EU in deutsches Recht um.
Auf Basis der BioStoffV wurde die Neufassung der Technischen Regeln für Biologische Arbeitsstoffe (TRBA 250) erarbeitet. Sie wurde am 27. März 2014 im Gemeinsamen Ministerialblatt (GMBl) veröffentlicht und erschien am 02.05.2018 in der vierten geänderten Fassung. Sie konkretisiert im Rahmen ihres Anwendungsbereiches die Inhalte der Biostoffverordnung für die tägliche Umsetzung in der Praxis und wurde an den aktuellen Stand der Technik, Arbeitsmedizin und Arbeitshygiene angepasst. Die TRBA 250 gibt gesicherte wissenschaftliche Erkenntnisse für Tätigkeiten mit biologischen Arbeitsstoffen wieder.24
Vor Gericht wird das Einhalten von Technischen Regeln als Einhalten des Standes der Technik gewertet. Werden ausschließlich sichere Instrumente gemäß den Vorschriften der TRBA 250 verwendet und entsprechen auch alle anderen Abläufe der Norm, ist der Arbeitgeber rechtlich abgesichert: Kommt es in Folge einer NSV zu Infektionen, kann ihm keine Schuld zugesprochen werden. In diesem Fall tritt die zuständige gesetzliche Unfallversicherung (i. d. R. Berufsgenossenschaft) im Rahmen der Gefährdungshaftung ein.25
2.) Vermeidbarkeit
Heutzutage gilt unumstritten der Leitsatz „Das Risiko von Nadelstichverletzungen wird heute in zunehmendem Maße als weitgehend vermeidbar angesehen“, der durch die Literatur gestützt wird.1-5, 26, 15, 23, 27 , 28
Die wirksame Prävention von NSV zum Schutz vor einer Exposition gegenüber Blut und Körperflüssigkeiten des Patienten erfordert ein vernetztes Vorgehen unter Einbeziehung unterschiedlicher Strategien und Maßnahmen.1, 4, 9, 15 , 18, 29-31
- Konsequentes Training für eine sichere Anwendung und Entsorgung von spitzen und scharfen Gegenständen
- Meldepflicht aller Stich- und Schnittverletzungen und NSV
- Verwendung nadelfreier Systeme, wo möglich
- Verwendung von Sicherheitsprodukten
- Bereitstellung und Nutzung von durchstichsicheren Entsorgungsbehältern
- Sofortige Entsorgung spitzer und scharfer Gegenstände in geeignete Behälter
- Häufiges Leeren und sichere Entsorgung der durchstichsicheren Entsorgungsbehälter
- Kein Recapping von Kanülen!
- Keine unnötigen Injektionen!
3.) Unterrichtung und Unterweisung
Ein wichtiger Bestandteil ist die Unterrichtung und Unterweisung der Mitarbeiter durch ein Schulungsprogramm, das umfassende Vorsichtsmaßnahmen und den fachgerechten Umgang mit scharfen und spitzen Instrumenten vermittelt. Dabei müssen neben der sicheren Handhabung von Kanülen auch deren Entsorgung und die Einführung von Arbeitsschutzstandards sowie die Meldung von NSV mit einbezogen werden.9, 15, 29, 30
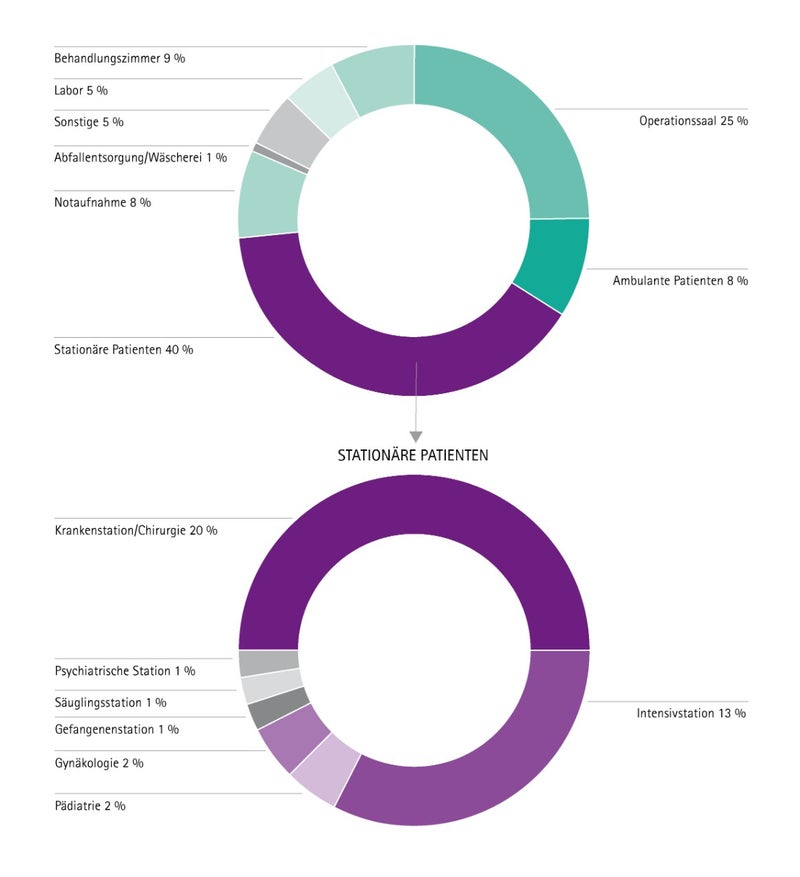
Eine wirksame Verringerung der Verletzungsgefahr wurde beispielsweise durch das Aufstellen von Sicherheitsentsorgungsbehältern am Verwendungsort erzielt (Abb. 6).
In einer auf 33 Monate ausgelegten prospektiven Analyse von NSVs haben im Gesundheitssektor Beschäftigte, die Venenpunktionen gemäß CDC-Leitlinien durchgeführt haben, eine NSV bei jeder 3.175. bis 4.006. Anwendung erlitten.32
Andererseits wurde bei Benutzern, die ein einfaches System zur Reduktion von NSV durch „Recapping” von gebrauchten Kanülen anwendeten, nur bei jeder 16.100. Venenpunktion eine NSV beobachtet (p<0.001), was einer vierfachen Reduktion der NSV-Rate entspricht.32
Higginson & Parry15 zitieren Molen 201133 , die hervorheben, dass zusätzlich Schulungen die Inzidenz von NSV vermindern helfen: ihre Studie betrachtete den Effekt der Einführung einer Kombination von „Sicherheitskanülen“ und „Schulungs-Workshop“ anhand einer Interventions-Gruppe (N=267) und „Schulungs-Workshop“ allein in der anderen Interventions-Gruppe (N=263), sowie anhand einer Kontrollgruppe, in der keinerlei Ausbildung zum Gebrauch von Sicherheitsprodukten vermittelt wurde (N=266). Die entsprechenden Fragebögen wurden von jeder Gruppe vor den Interventionen sowie nach 6 und 12 Monaten beantwortet.
Die Ergebnisse zeigten, dass Teilnehmer in den Interventionsgruppen signifikant weniger NSV während der Follow up-Periode erlitten und dass sie eine gegenüber der Kontrollgruppe positivere Einstellung zur Sicherheit von scharfen Gegenständen aufwiesen.
Diese Studie zeigte, dass Ausbildung/Training, verbunden mit dem Gebrauch von Sicherheitsprodukten die NSV bei den im Gesundheitssektor Beschäftigten reduziert.
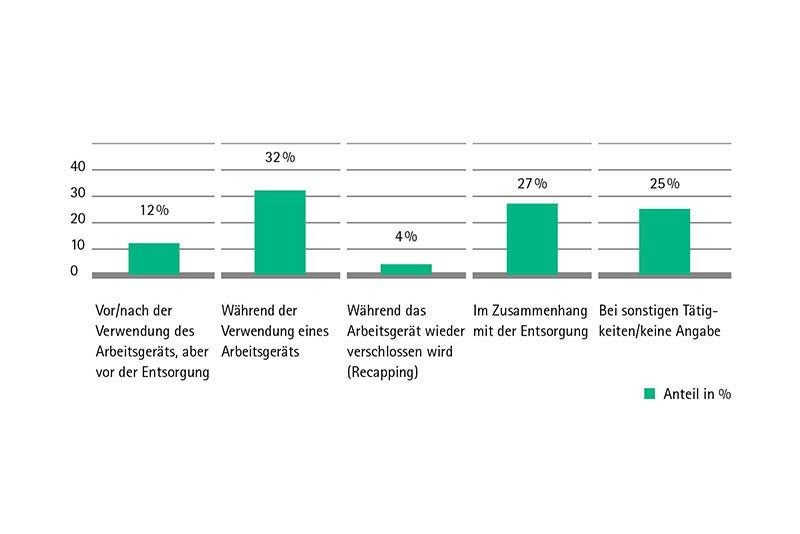
Der (bereits erwähnte) EPINet-Report legt nahe, dass 17,5% der NSV nach Benutzung der Nadel und vor ihrer finalen Entsorgung in einem Sicherheits-Abfallbehältnis geschehen – diese Beobachtung korreliert mit Martins 201234 die dokumentierten, dass 13,8% der NSV während des Entsorgungsvorganges passieren. Und Cho 201235 heben hervor, dass die Benutzung geeigneter Entsorgungs-Systeme die Inzidenz von NSV signifikant reduziert.
4.) Kanülen mit Sicherheitsmechanismus
Die Erfahrung zeigt, dass regelmäßig wiederholte Schulungsmaßnahmen allein wahrscheinlich noch nicht zu einer anhaltenden Verringerung von NSV führen.36
Unter evidenz-basierten Kriterien sind die klinischen Daten nicht vollständig. Eine systematische Prüfung für die COCHRANE-Datenbank ergab keine qualitativ hochwertigen Evidenzen, dass Produkte mit Kanülenschutzvorrichtung im Vergleich zu konventionellen Produkten zu einer Verringerung von NSV führen.18
Eine zweite systematische Prüfung ergab, dass die Verwendung von Sicherheitsprodukten zum Schutz des Pflegepersonals beitragen und das Auftreten von NSV reduzieren kann.36
Daher sind zur Prävention von NSV Produkte mit Kanülenschutzvorrichtung zu verwenden. Die Verwendung von Sicherheitsprodukten anstelle von konventionellen Produkten ohne Schutzvorrichtung kann zu einer signifikanten Senkung des Risikos von NSV führen.15, 35
Es existiert eine Vielzahl sicherer Arbeitsgeräte auf dem deutschen Gesundheitsmarkt, die den Vorgaben der TRBA 250 entsprechen.37-39
Die TRBA 250 regelt in dem Abschnitt 4.2.5 Prävention von Nadelstichverletzungen die Anforderungen an sichere Arbeitsgeräte. Demnach müssen Sicherheitsgeräte zur Verhütung von Stich- und Schnittverletzungen folgende Eigenschaften erfüllen:
- Sie dürfen weder Patienten noch Beschäftigte gefährden.
- Sie müssen einfach und anwendungsorientiert zu benutzen sein.
- Der Sicherheitsmechanismus ist Bestandteil des Systems und kompatibel mit anderem Zubehör.
- Die Aktivierung des Sicherheitsmechanismus muss:
- selbstauslösend sein oder einhändig erfolgen können,
- sofort nach Gebrauch möglich sein,
- einen erneuten Gebrauch ausschließen und
- durch ein deutliches Signal (fühlbar, sichtbar oder hörbar) gekennzeichnet sein.
Je nach Verwendungszweck und Stand der Technik sind bei den Sicherheitsgeräten unterschiedliche Sicherheitsmechanismen realisiert. Sogenannte aktive Systeme müssen nach dem Einsatz noch vom Anwender aktiviert werden (Abb.7); passive Systeme sind selbstauslösend (Abb.8).24
Wie bereits oben erwähnt, haben Studien (Tech dos Santos 2018)40 gezeigt, dass der Gebrauch von Kanülen (und anderen scharfen Gegenständen) mit Sicherheitsmechanismus Arbeitsunfälle bei im Gesundheitssektor Beschäftigten in Bezug auf deren Exposition mit potenziell kontaminiertem biologischem Material effektiv reduziert. Sicherheitsprodukte mit passivem Mechanismus sind effektiver als solche mit aktivem Mechanismus.
Studien, die die Art der Sicherheitssysteme untersuchten, konnten zeigen, dass der Gebrauch von Sicherheitsprodukten das Auftreten von perkutanen Verletzungen im Vergleich zum Nicht-Gebrauch reduziert.
Produkte zur Risikoprävention
Literaturangaben
1 Canadian Centre for Occupational Health and Safety 2020. www.ccohs.ca/oshanswers/diseases/needlestick_injuries (Zugriff 06.2021)
2 Hanny Handiyani , L Meily Kurniawidjaja , Dewi Irawaty , Rita Damayanti. The Effective Needle Stick Injury Prevention Strategies for Nursing Students in the Clinical Settings: A Literature Review Enferm Clin, 28, Suppl 1, 167-171 Feb 2018
3 Lukman H Tarigan, Manuel Cifuentes, Margaret Quinn, David Kriebel. Prevention of Needle-Stick Injuries in Healthcare Facilities: A Meta-Analysis Infect Control Hosp Epidemiol, Jul 2015, 36 (7), 823-9
4 Centers for Disease Control and Prevention (CDC) – NIOSH BLOODBORNE INFECTIOUS DISEASES: HIV/AIDS, HEPATITIS B, HEPATITIS C - Preventing Needlesticks and Sharps Injuries Update September 2016, www.cdc.gov/niosh/topics/bbp/sharps.html (Zugriff 06.2021)
5 Riddell A, Kennedy I, Tong CY. Management of sharps injuries in the healthcare setting. BMJ. 2015 Jul 29; 35: h3733. doi:10.1136/bmj.h3733
6 Himmelreich, H. et al. The Management of Needlestick Injuries. Dtsch Arztebl International, 2013, 110(5): 61-7.
7 Prüss-Üstün A, Rapiti E, Hutin Y. Estimation of the global burden of disease attributable to contaminated sharps injuries among health-care workers. Am J Ind Med. 2005 Dec; 48(6):482-90. https://pubmed.ncbi.nlm.nih.gov/16299710-estimation-of-the-global-burden-of-disease-attributable-to- contaminated-sharps-injuries-among-health-care-workers/ (Zugriff 06.2021)
8 Wicker S, Allwinn R, Gottschalk R, Rabenau HF. Häufigkeit von Nadelstichverletzungen in einem deutschen Universitätsklinikum: Ein Vergleich zweier unabhängiger Datenerhebungen.
Zentralbl Arbeitsmed Arbeitssch Ergonomie 2007; 57: 429
9 Trim JC, Elliot TSJ: A review of sharps injuries and preventative strategies. J Hosp Infect 2003; 53:237-42. www.ncbi.nlm.nih.gov/pubmed/12660120 (Zugriff 06.2021)
10 Hofmann F, Wittmann A, Kralj N, Schroebler, Gasthaus K. Immunologischer und Sicherheitstechnischer Schutz vor HBV-, HCV- und HIV-Virusinfektionen. Anästh Intensivmed 2006; 47: 37-66.
11 Hofmann F, Kralj N; Technischer Infektionsschutz bei medizinischen Interventionen: Einsatz doppelter Handschuhe. ecomed MEDIZIN 2009:85.
12 Rapiti E, Prüss-Üstün A, Hutin Y. Sharps injuries - Assessing the burden of disease from sharps injuries to health-care workers at national and local levels. Environmental Burden of Disease Series, No. 11, WHO 2005. www.who.int/quantifying_ehimpacts/publications/ebd11.pdf (Zugriff 06.2021)
13 Hadaway L. Needlestick injuries, short peripheral catheters, and health care worker risks. J Infus Nurs. 2012 May-Jun; 35(3): 164-78
14 National Institute for Occupational Safety and Health. NIOSH Alert 2004: Preventing Needlestick Injuries in Health Care Settings. Centers for Disease Control and Prevention (CDC).
15 Higginson R, Parry A. Needlestick injuries and safety syringes: a review of the literature. Br J Nurs. 2013 Apr 25-May 8; 22(8): S4, S6-8, S10
16 Centers for Disease Control and Prevention. Workbook for Designing, Implementing and Evaluating a Sharps Injury Prevention Program. Update 2015
17 A. Wittmann (2007). Technischer Schutz vor Nadelstichverletzungen – Zur Änderung der TRBA 250. In: Hofmann F, Reschauer G, Stößel U, (Hrsg). Arbeitsmedizin im Gesundheitsdienst Bd.20. Freiburg im Breisgau: edition FFAS; 2007: 156-161
18 Lavoie MC, Verbeek JH, Pahwa M. Devices for preventing percutaneous exposure injuries caused by needles in healthcare personnel. Cochrane Database Syst. Rev. 2014 Mar 9; 3: CD009740
19 Fisman DN, Harris AD, Rubin M, Sorock GS, Mittleman MA. Fatigue increases the risk of injury from sharp devices in medical trainees: results from a case-crossover study. Infect. Control Hosp. Epidemiol. 2007 Jan; 28(1):10-7
20 Hepatitis B FOUNDATION 2018: http://www.hepb.org/what-is-hepatitis-b/what-is-hepb/facts-and-figures/ (Zugriff 06.2021)
21 Balouchi A, Shahdadi H, Ahmadidarrehsima S, Rafiemanesh H: The Frequency, Causes and Prevention of Needlestick Injuries in Nurses of Kerman: A Cross-Sectional Study. J. Clin Diagn; Res. 2015 Dec; 9 (12): DC 13-DC 15. doi: 10.7860/JCDR /2015/16729.6965.
22 Cooke CE, Stephens JM: Clinical, economic, and humanistic burden of needlestick injuries in healthcare workers. Med Devices (Auckl). 2017; 10: 225–235.doi: 10.2147/MDER.S140846. www.ncbi.nlm.nih.gov/pmc/articles/PMC5628664/ (Zugriff 06.2021)
23 Biostoffverordnung: §11 (2) vom 19. 03.2017. www.gesetze-im-internet.de/biostoffv_2013/BJNR251410013.html (Zugriff 06.2021)
24 TRBA 250, 4.2.5. vom 02.05.2018. www.baua.de/DE/Angebote/Rechtstexte-und-Technische-Regeln/Regelwerk/TRBA/TRBA-250.html (Zugriff 06.2021)
25 TRBA 250: www.dgch.de/fileadmin/media/pdf/servicemeldungen/062_Nadelstichverl_PM.pdf (Zugriff 06.2021)
26 Wicker S, Stirn AV, Rabenau HF, von Gierke L, Wutzler S, Stephan C. Needlestick injuries: causes, preventability and psychological impact. Infection. 2014 Jun; 42(3):549-52
27 Jagger J, Bentley MB. Injuries from vascular access devices: high risk and preventable. Collaborative EPINet Surveillance Group. J Intraven. Nurs. 1997 Nov-Dec; 20 (6 Suppl.): S33-9
28 Adefolalu AO: Needle Stick Injuries and Health Workers: A Preventable Menace. Ann Med Health Sci Res. 2014 Jul-Aug; 4(Suppl 2): S159–S160. www.ncbi.nlm.nih.gov/pmc/articles/PMC4145516/ (Zugriff 06.2021)
29 Yang L, Mullan B. Reducing needle stick injuries in healthcare occupations: an integrative review of the literature. ISRN Nurs. 201; 2011: 315432. doi:10.5402/2011/315432
30 De Carli G, Abiteboul D, Puro V. The importance of implementing safe sharps practices in the laboratory setting in Europe. Biochem Med (Zagreb). 2014 Feb 15; 24(1): 45-56
31 Adams D, Elliott TS J: Impact of safety needle devices on occupationally acquired needlestick injuries: a four-year prospective study. J Hosp Infect 2006; 64:50-55
32 https://www.cambridge.org/core/journals/infection-control-and-hospital-epidemiology/article/impact-of-a-recapping-device-on-venepuncturerelated-needlestick-injury/2BA8B3A4D8FF9E5678560FEE8C847585 (Zugriff 06.2021)
33 Molen HF, Zwinderman KAH, Sluiter JK, Frings-Dresen MHW (2011) Better effect of the use of a needle safety device in combination with an interactive workshop to prevent needlestick injuries. Safety Science 49(8-9): 1180–6
34 Martins A, Coelho AC, Vieira M et al (2012) Age and years in practice as factors associated with needlestick and sharps injuries among health care workers in a Portuguese hospital.
Accid Anal Prev 47: 11–5
35 Cho E, Lee H, Choi M et al. (2012) Factors associated with needlestick and sharp injuries among hospital nurses: A cross-sectional questionnaire survey.
Int J Nurs Studies. In press. http://dx.doi.org/10.1016/j.ijnurstu.2012.07.009 (Zugriff 06.2021)
36 HSE. Health and Safety Executive. An evaluation of the efficacy of safer sharps devices. Systematic review. Prepared by the Health and Safety Laboratory for the Health and Safety Executive 2012
37 BVMed, https://www.bvmed.de/de/technologien/sicherheitsprodukte (Zugriff 06.2021)
38 Unfallkassen und Berufsgenossenschaften, https://www.sicheres-krankenhaus.de/patientenzimmer/zugehoerige-themen/praevention-von-nadelstichverletzungen (Zugriff 06.2021)
39 B. Braun Melsungen AG, https://www.bbraun.de/de/produkte-und-therapien/infusionstherapie/sichere-arbeitsgeraete-von-b--braun.html (Zugriff 06.2021)
40 Tech dos Santos L et al. 2018. https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0034-71672018000603084&lng=en&tlng=en (Zugriff 06.2021)